Plicním nemocem můžeme připsat každé páté úmrtí na světě. Jen v České republice podlehne respiračním chorobám zhruba deset tisíc pacientů ročně. Na léčbu onemocnění plic je jen v Evropě ročně potřeba 380 miliard eur. A nejedná se pouze o rakovinu a chronickou obstrukční plicní nemoc. „Mění se podoba plicních onemocnění, například stále nevymýcené tuberkulózy, jejich četnost i pacienti,“ říká v profilovém rozhovoru profesor Vítězslav Kolek z Fakultní nemocnice Olomouc. Jeho obor trápí nedostatek zájmu mladých lékařů, kteří jej vnímají jako statický až zastaralý. Přitom je to právě naopak. A co trápí pacienty? Rostoucí počet případů onemocnění pramenících ze života ve špatném ovzduší. „A přímo alarmující je vzestup rakoviny plic u žen,“ varuje Kolek.
Jak si nyní stojí česká pneumologie?
Díky cílené léčbě a imuno-onkoterapii se nám daří prodlužovat život u karcinomu plic, pomocí antifibrotik zpomalujeme průběh a dosahujeme delšího přežití u idiopatické plicní fibrózy, léčíme i nejtěžší formy astmatu, výrazně zkvalitňujeme život nemocným s chronickou obstrukční plicní nemocí, léčíme nejtěžší formy pneumonií. Dříve byl obor pneumologie vnímaný jako velmi tradiční, jako obor chronických nemocí, jejichž modelem byla tuberkulóza. To už dávno není pravda. Někdy mě překvapuje, že na pneumologii někteří kolegové pohlíží až laickým, starým úhlem pohledu a mnohdy je obtížné tento názor vyvracet. Poněkud tomu nahrává fakt, že pneumologie není adekvátně prezentována již v pregraduální výuce. Následkem může být menší zájem o obor ze strany mladých, začínajících lékařů. Je třeba respektovat, že pneumologové už v dnešní době neléčí pouze nemoci, jako jsou astma, pneumonie nebo chronická obstrukční plicní nemoc, obor je nesmírně pestrý. Stará se o velkou škálu intersticiálních plicních procesů, o nemocné po transplantaci plic, cystickou fibrózu dospělých, většinu nemocných se spánkovými poruchami a podobně. Patří sem intenzivní pneumologie, kdy musí lékaři postupovat akčně, rychle se rozhodovat. Naše intervenční zákroky leckdy nahrazují chirurgické postupy nebo léčbu na odděleních anesteziologie a resuscitace.
V jakých případech?
Provádíme náročnější biopsie plic, mezihrudí a pohrudnice, řešíme velkou část příčin dechového selhávání, které dříve řešili pouze anesteziologové. Tomuto trendu odpovídá i narůst počtu oddělení JIP, která se specializují na pneumologickou péči. Můžeme využívat výhod náročnějších zobrazovacích metod, sami provádíme hrudní ultrazvuk, endobronchiální ultrazvuk a další specializované metody. Nenahraditelným specializovaným vyšetřením je spirometrie, která umožňuje detekci i velmi časných forem onemocnění. Pneumologové jsou garanty spánkových laboratoří, kam přichází pacienti v drtivé většině právě kvůli plicním potížím. Toto vyšetření se provádí i ambulantně u praktických pneumologů. Obor má rozvinutou endoskopii, provádějí se desetitisíce bronchoskopií různých typů, včetně výkonů intervenčních s terapeutickým záměrem. Používáme lasery, endobronchiální ozařování, zavádíme průduškové protézy nebo chlopně do průdušek. Jistě bych mohl ještě dlouho ve výčtu pneumologických činností pokračovat.
Co vás tedy naopak příliš netěší?
Stálý nárůst většiny plicních nemocí, kde je možná prevence. Negativně nás dohání zhoršené životní prostředí a špatný životní styl. Stoupá počet pacientů s CHOPN, kde je na vině jednoznačně kouření, a to jak aktivní, tak pasivní. Svoji negativní roli bohužel hraje i život ve znečištěných aglomeracích a stále častější smogové situace. Podobné příčiny stojí i za růstem počtu pacientů s astmatem nebo idiopatickou plicní fibrózou. Alarmující je bohužel stálý vzestup karcinomu plic u žen.
Jak se do tohoto stavu promítne zákaz kouření, který začne platit od 31. května?
Vždy jsme stáli na straně těch, kteří proti kouření protestují. Provozujeme centra pro odvykání kouření a jdeme spíše cestou, kdy se snažíme kuřákům od závislosti pomoci, a ne jen něco zakazovat bez podání pomocné ruky. Ze zkušeností ze světa ale také víme, že účinkují represe v podobě vyšší ceny cigaret, daně z prodeje tabákových výrobků a zákazů kouření na veřejných místech. To, že se povedlo zákaz prosadit i u nás, považujeme za obrovské zadostiučinění. Dokázali to v Irsku, Španělsku, Itálii, i Řecku a všech jiných evropských zemích. Černý Petr teď zůstal Rakousku. Jsem zvědav, kdy a jak zde podobný zákon projde. Zatím Rakušané nedají dopustit na kavárničky a cukrárničky s pokouřením. Jejich pneumologové a onkologové jsou z toho už velmi rozpačití.
Věřím, že největší přínos toho, že u nás zákon prošel, pocítí mladá generace. Děti začnou vnímat, že kouření a jídlo nejdou dohromady. Co se zdraví týče, očekáváme, že klesne výskyt nemocí, s nimiž kouření úzce souvisí. Bavím se nyní o rakovině plic, idiopatické plicní fibróze (IPF) a chronické obstrukční plicní nemoci (CHOPN). Například CHOPN celosvětově zabije 3,4 milionu lidí za rok a náklady na léčbu se pohybují kolem 140 miliard EUR. Z 90 procent ji přitom zapříčiňuje právě kouření. Její průběh se dá díky léčbě významně zpomalit – avšak vzhledem k tomu, že většina pacientů o své chorobě dlouhou dobu neví, obvykle přichází pozdě. Zásadní úspěch brzdí i fakt, že ti, co se léčí, často neumějí správně užívat inhalátor, což snižuje účinnost léčby až o polovinu.
Jaké máte zkušenosti ze západních zemí, kde zákazy kouření už reálně fungují?
Tam už se potvrzuje trend postupného ústupu chorob. V těchto zemích začal klesat výskyt karcinomu plic u mužů už před pěti až deseti lety a zatím jen v „nejpřísnějších“ USA začal klesat i u žen. U dalších nemocí bude pokles problematický, protože CHOPN či IPF jsou dlouhodobě poddiagnostikovány, takže tady ta čísla nebudou tak přesná. Většina plicních nemocí se projevuje hlavně dušností ve starším věku a lidé ji přičítají právě stárnutí, takže se na řadu nemocí vůbec nepřijde. Jen narůstá počet zbytečně nesamostatných, fragilních seniorů. Zatímco rozumní lidé a instituce hlásají „active and healthy ageing“.
Nekuřácký zákon je pro vás velkým vítězstvím, chystáte k němu nějaké akce?
Těsně před nabytím platnosti tzv. nekuřáckého zákona (1. 6.) a před konáním Dne bez tabáku (31. 5.) pořádáme Mezinárodní konferenci České aliance proti chronickým respiračním onemocněním – společenství dvaceti odborných, laických i sesterských společností. Přijede i čestný host, doktor Nikolai Khaltaev, předseda Globální aliance proti chronickým respiračním onemocněním Světové zdravotnické organizace (WHO). Oslavíme „nekouření“ zkrátka prací a připomeneme, že tento boj vede Česká aliance proti respiračním chorobám už deset let.
Zmínil jste, že v dobách minulých byla nálepkou oboru tuberkulóza, tedy TBC. Jak vypadá výskyt této „staré“ choroby v Česku nyní a jak je možné, že se ji za celá staletí nepodařilo zcela vymýtit? Hraje v tom roli současná migrace obyvatelstva?
Německý lékař Robert Koch odhalil zákeřný bacil Mycobacterium tuberculosis způsobující nemoc nazvanou tuberkulóza v roce 1882. Nemoc tehdy zabíjela více lidí než mor a cholera dohromady. Přestože detekce a léčba nemoci značně pokročila, TBC má i dnes miliony obětí po celém světě a stále se ji nedaří dostat pod kontrolu. Díky zlepšování životních podmínek a v důsledku systematické práce českých pneumologů, kteří provádějí diagnostiku, léčbu i protiepidemická opatření, patří Česká republika k zemím s nejnižším výskytem této infekce na světě. Reálné nebezpečí TBC však u nás stále trvá. Ročně je diagnostikováno kolem pěti set případů a desítky lidí na tuberkulózu umírají.
Paradoxně pak situace, kdy se počet případů tuberkulózy drží na nízkých číslech, vedla k tomu, že klesl zájem o výrobu a distribuci léků a také vakcín proti TBC. V roce 2015 tak došlo k výpadkům, chyběla vakcína a také takzvaný tuberkulin – kožní test, který se používá k rozpoznání infekce TBC a k rozhodování o vhodnosti očkování. Museli jsme tehdy nahradit dánského výrobce vakcíny polským, tuberkulin dovážíme z Bulharska. Podobné výpadky řeší celá Evropa, protože se farmaceutické firmy s dodávkami vakcín i léků soustředí spíše na rozvojové země, kde je výskyt TBC častější. V tuzemsku bylo navíc v listopadu 2010 zrušeno plošné očkování a vakcína se dle doporučení WHO podává pouze u rizikových skupin dětí. Pokles TBC a organizační změny v prevenci u nás vedly ke snížení pozornosti věnované tuberkulóze a opakovaně dochází k alarmujícím situacím, kdy se někteří provozovatelé zdravotnických zařízení snaží zřeknout závazku garantovat péči o TBC. TBC ale v nejbližší době určitě u nás ani v Evropě nezmizí, jen mění svou tvář.
V jakém smyslu?
Více se v poslední době objevuje u dříve netypických pacientů – například u těch, jejichž imunita je oslabena kvůli léčbě jiného onemocnění. Ohrožení takzvanou latentní tuberkulózní infekcí jsou pacienti po transplantacích a ti, co procházejí biologickou léčbou, tedy například pacienti s Crohnovou chorobou, roztroušenou sklerózou, revmatoidní artritidou a mnoha dalšími nemocemi. Pokud vznikne aktivní TBC u těchto nemocných, nemá typické projevy a přímo je ohrožuje na životě. Bavíme se o pacientech, kteří se v minulosti setkali s mykobakteriemi TBC. Ty dlouho v klidu „spaly“ v jejich těle a aktivují se při podlomení imunity. Tyto případy jsou zdrojem šíření nákazy v rozvinutých zemích a pro nemocné znamenají reálné nebezpečí.
Samostatnou kapitolou, která představuje celosvětový problém, je multirezistentní forma nemoci, tedy ta, která není citlivá na léky. Lidé s touto formou tuberkulózy tráví v nemocnici měsíce až roky a náklady na jejich léčbu se pohybují v řádu statisíců korun. Počty případů jsou sice v České republice v desítkách, jsou ale problematické tím, že je většinou nacházíme u cizinců, z nichž mnozí nejsou pojištění a jsou tady ilegálně.
Jaký je podíl cizinců léčených u nás na tuberkulózu?
Obecně stoupá, loni již dosáhl téměř třetiny ze všech nemocných tuberkulózou. Léčba TBC stojí od 60 tisíc až po 300 tisíc korun, podle komplikovanosti onemocnění. Tyto náklady řeší nemocnice, které podle zákona a vyhlášky musí tuberkulózní pacienty léčit a izolovat od okolí. Náklady na léčbu těchto pacientů v českých zařízeních přesahují tři miliony korun ročně. Na řešení této situace průběžně spolupracujeme s ministerstvem zdravotnictví, které se společně s naší odbornou společností vyjadřuje k různým organizačním normám. Je to například systém vyšetřování imigrantů nebo doporučený postup pro poskytovatele pracovně-lékařských služeb a pro praktické lékaře pro dospělé, který určuje, že při vstupních prohlídkách těch uchazečů o práci, kteří k nám přijíždějí ze zemí s výskytem TBC vyšším než 40 případů na 100 000 obyvatel, mají být provedena odborná vyšetření k vyloučení TBC.
Přestože se nepotýkáme s velkou imigrační vlnou, jako například sousední Německo, nemůžeme podobné problémy v budoucnu vyloučit. Není možné polevit v žádném z potřebných opatření. Ochrana proti šíření nemoci spočívá především v rychlé diagnostice a správné léčbě, ale stejně důležitá je také izolace nemocných a vyhledání těch, s nimiž přišli do kontaktu. Nesmíme zapomenout, že 90 procent TBC je v zemích s nízkou životní úrovní a vysokou hustotou obyvatel, jako je jižní a východní Afrika, Indie, Pákistán nebo Čína. Incidence TBC zde dosahuje v extrémních případech až počtu 550 nemocných na100 000 obyvatel, v milionovém městě tak onemocní ročně přes pět tisíc lidí. Lidé z těchto zemí cestují samozřejmě po celém světě a nemoc se přirozeně rozšiřuje kamkoliv. TBC nyní hodně řeší v Londýně, který patří k nejvíce rizikovým oblastem v Evropě, nebo i v Německu, kde meziročně stoupl počet lidí s TBC o 1 500.
V České republice máme nyní dostatek očkovací látky pro rizikové děti, léků i diagnostických testů, ale prakticky kontinuálně řešíme nějaké organizační problémy. Soustředíme se na problematické skupiny obyvatel ze zemí s vysokým výskytem TBC, žadatele o azyl, ale i bezdomovce a specifické skupiny se sníženou imunitou. Mnohé problémy jsou každodenní lékařské praxi vzdálené, ale někdo je řešit musí.
Jak proti TBC, tak proti řadě respiračních nemocí existuje obrana. Třeba preventivní očkování proti chřipce, proti pneumokokům a podobně. Jak se k očkování stavíte vy?
Očkování proti TBC a proti pneumokokům a chřipce nelze dost dobře srovnávat. u TBC jde o živou vakcínu starého typu, která vznikla ve 30. letech minulého století a obměnila se minimálně. Nechrání dostatečně proti vzniku nemoci a má poměrně vysoký výskyt vedlejších účinků, které v době plošné vakcinace činily 50 procent všech očkování u nás. Proto se plošné očkování dětí v souladu s mezinárodními doporučeními zrušilo a očkují se jen definované rizikové skupiny dětí bezprostředně ohrožené tuberkulózou. Ty tvoří asi čtyři procenta všech narozených dětí a je důležité sdělit, že tato změna nevedla k nárůstu dětské TBC.
Očkování proti chřipce má svůj význam, profitují z něj především starší lidé a lidé s vleklými plicními chorobami, jako jsou astmatici nebo pacienti s CHOPN. Očkování proti pneumokokové infekci u dospělých má podobné indikace. Jeho význam je v dospělé populaci průkazný méně, ale u dětí je benefit poklesu invazivních pneumokokových infekcí po zavedení očkování jednoznačně zřejmý.
Loni v Evropě odstartovala iniciativa Breath Clean Air, k níž se čeští pneumologové připojili kampaní s názvem „Dýchej čistý vzduch“. Zveřejnili jste alarmující data o plicních nemocech a vyhlásili boj za zlepšení zdravotního stavu populace. Jak akci hodnotíte po roce?
Kampaň vyhlásila Evropská respirační společnost (ERS) s poukazem na fakt, že v Evropě ročně umírá na plicní nemoci kolem 600 000 osob, zdravotní stav populace není dobrý a plicní nemoci si zaslouží mnohem více pozornosti. Zveřejnili jsme alarmující data o plicních nemocech v publikaci nazvané Zdraví plic v Evropě. Jak jsem již zmínil, roste u nás počet pacientů s CHOPN, astmatiků a alergiků, lidí trpících spánkovými poruchami či idiopatickou plicní fibrózou a významně se zvyšuje výskyt rakoviny plic u žen. Celosvětově stoupá výskyt respiračních infekcí a doposud není vyřešen problém tuberkulózy. Knihu jsme rozeslali autoritám ve zdravotnictví a politice s cílem podpořit boj o zlepšení znečištěného ovzduší, větší zdanění tabákových výrobků či zvýšení investic do biomedicínského výzkumu chronických plicních nemocí. Zorganizovali jsme také veřejná spirometrická měření po celé republice, aby si příchozí mohli zkontrolovat kondici svých plic. Dostavilo se téměř tisíc lidí, u více než sta jsme zjistili nějakou formu plicní nemoci. Podobné akce budou pokračovat a snad bych mohl zdůraznit, že naše spolupráce s ERS je velmi dobrá. Česká pneumologická a ftizeologická společnost má s ERS dohodu o sdruženém členství. Všichni naši kolegové dostávání zdarma veškeré edukační i organizační materiály této významné mezinárodní společnosti.
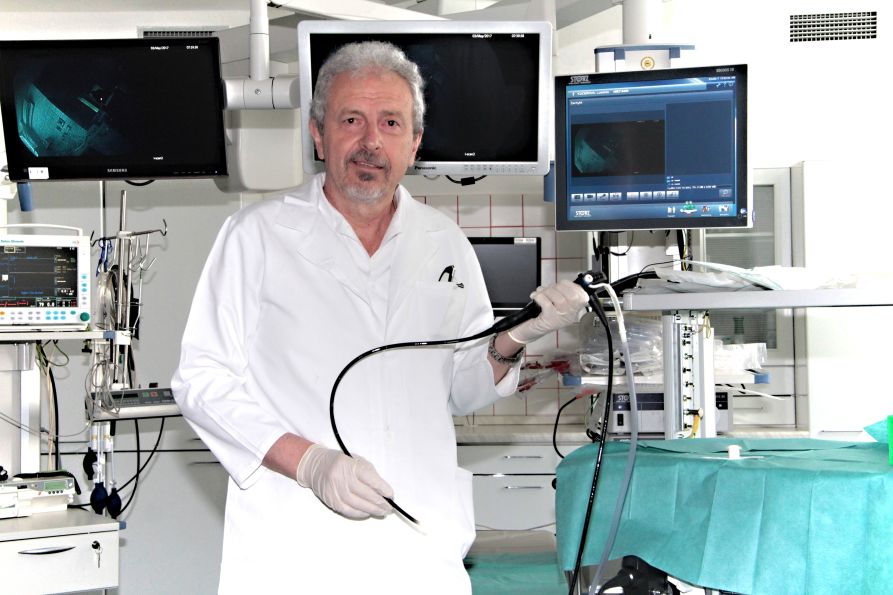
Co se týče vyšetření potenciálních plicních nemocí, spirometrie patří k těm „příjemnějším“ neinvazivním metodám, které nevadí snad nikomu. Jiné je to s bronchoskopií, lidé z ní mají obavy a do vyšetření se nehrnou. Dočkají se plicní pacienti příjemnější formy zkoumání plic zevnitř?
Bohužel nic lepšího než bronchoskopie, při níž do plic vidíme a jsme schopni odebrat vzorek z dýchacích cest nebo přímo z plic pacienta, zatím nikdo nevymyslel. Je to velmi přesná a k pacientovi šetrnější metoda ve srovnání například s chirurgickým zákrokem s obdobným cílem. Vyšetření je dnes díky moderní technice mnohem snesitelnější, než tomu bylo v době, kdy jsem na plicní kliniku před desítkami let nastupoval. Tehdy jsme pracovali pouze s rigidními kovovými bronchoskopy a vyšetřování bylo mnohdy docela dramatické. Při průniku do dýchacích cest se často uvolnilo navigační světlo (minižárovka) na konci tubusu a museli jsme začít znovu. Nepříjemné byly i jiné tehdejší vyšetřovací metody jako bronchografie, při nichž lékař často během plnění dýchacích cest kontrastní látkou s pacientem doslova zápasil. Samozřejmě záleželo i na schopnostech a šikovnosti lékaře a myslím, že i dnes by měl být broncholog zručný. Zkušenosti se získat dají. Zatímco dříve jsme na našem pracovišti dělali 300 bronchoskopií ročně, nyní jsme na 1 500 výkonech za stejné období. V současné době již probíhá intenzivní výzkum vydechovaného vzduchu a možnosti této absolutně neinvazivní diagnostické techniky jsou obrovské. Takže šance pro pacienty tady je.
V roce 2007 jste společně s kolegy jako první na světě rozšifrovali část profilu bílkovin, který určuje směr rozvoje plicního zánětu u onemocnění zvaného sarkoidóza. Co je to vlastně za nemoc?
Sarkoidóza je systémové onemocnění neznámé příčiny. Postihuje dospělé jedince v mladém a středním věku. Projevuje se tvorbou ohraničených zánětlivých ložisek, tzv. granulomů, nejčastěji v plicích a nitrohrudních mízních uzlinách. Při mimoplicní sarkoidóze mohou být postiženy oči, kůže, trávicí systém, ledviny, pohybový aparát, srdce i periferní nervstvo. Sarkoidóza může být zcela bezpříznaková nebo se manifestovat typickými akutními či chronickými dýchacími potížemi, jako je chronický dráždivý kašel, dušnost či bolesti na hrudi. Především musím konstatovat, že výzkum sarkoidózy je možný díky imunologům, genetice a molekulární biologii. Jen díky této dlouhodobé mezioborové spolupráci může být výzkum sarkoidózy v Olomouci produktivní.
Vaše pracoviště v Olomouci je střediskem evropského výzkumu této plicní nemoci. Jak jste se k jejími hlubšímu zkoumání dostal?
V době, kdy jsem s oborem začínal, moc radosti z pracovních úspěchů neposkytoval. Spíše zde panovala diagnostická skepse a terapeutický nihilismus. Obor nebyl nijak zvlášť uznávaný. Z toho všeho se nemoc sarkoidóza vymykala. Dala se dobře léčit, pacienti byli mladší a vraceli se do normálního života. Diagnostika byla stále zajímavější a bylo zde mnoho neznámého k řešení. Zkrátka na rozdíl od řady dalších plicních nemocí v té době neměla zákonitě špatný konec. k bližšímu zkoumání této nemoci mě nasměroval můj tehdejší přednosta, předal mi základní data a začali jsme se zabývat genetikou této nemoci. Téma se ukázalo jako neobyčejně zajímavé a dosud nenaplněné. Sarkoidóza je známa od 50. let minulého století a dosud neznáme její příčinu. Vyskytuje se po celém světě, ale s rasovou odlišností a genetika zde nepochybně hraje významnou roli. Výzkum této nemoci mi také v době železné opony umožnil vycestovat do „západních zemí“. Na pozvání jsem se mohl účastnit několika evropských kongresů, kde jsem se setkal se vstřícnými kolegy a nabídkami spolupráce. Dnes rád vzpomínám na tehdejší cestování, které bylo docela dobrodružné. Moje diety nestačily ani na nejlevnější hotel a tak se spalo různě, i na lavičce na nádraží, ale stálo to za to a těchto kontaktů se světem jsem si vážil. S italskými kolegy jsme tehdy korespondenční výměnou pracovali na první genetické mapě sarkoidózy. Hned po revoluci jsem vyjel do USA, což pomohlo spolupráci dále rozšířit. Ale abych téma sarkoidózy ukončil: jsem především rád, že toto téma je zajímavé pro mladé lékaře a že výzkum u nás úspěšně pokračuje.
Dvě funkční období jste byl proděkanem Univerzity Palackého. Když srovnáte svoje studentská léta na univerzitě, kterou jste také vystudoval, a současná léta, kdy studenty učíte, v čem vidíte největší rozdíl?
Myslím, že současná výuka je mnohem méně postavena na memorování a získávání velkého kvanta pasivních informací. Po studentech se spíše vyžaduje, aby se uplatnili prakticky jako lékaři, kteří se umí rozhodovat a správně léčit nejčastější nemoci. Klade se důraz na komunikaci s pacientem a schopnostech rychle vyhledávat informace. To souvisí s možnostmi, které nám dnešní digitální doba skýtá, což samozřejmě za mého studia neexistovalo. Přesto si ale myslím, že bez dostatečných znalostí teoretických předmětů nelze pochopit základní činnosti lidského organismu. V tom zůstává studium medicíny náročné stejně jako dřív, i když se náplň i délka teoretických předmětů změnila, hlavně směrem k molekulární biologii a biochemii. I při mnoha změnách studenti požadují ještě více praxe. Na naší fakultě mohou vyšetřovat nemocné již od druhého ročníku v rámci propedeutiky a tak poznávat příznaky nemocí v kontextu s teoretickými obory. Zdá se, že tuto možnost studenti oceňují, i když pedagogům přináší některá úskalí. Co se změnilo, je také to, že už nemáme tolik dobrovolníků z řad pacientů, kteří by se v rámci výuky nechali opakovaně vyšetřovat. Při významné zkracování doby hospitalizace to ani není možné. Studenti se učí na počítačem ovládaných figurínách, mnohem větší část výuky probíhá na modelech. Podstatnou změnou je možnost studovat v zahraničí mimo jiné díky programu Erasmus. Kontakt se světem je v tomto smyslu naprosto běžný.
Jak jste se dostal k medicíně a oboru jako takovému? A litoval jste někdy?
Na střední škole jsem studoval v systému rozdělení na přírodovědné a humanitní obory. No, a biologie mě bavila adekvátně s fyzikou a matematikou. Vždycky mě zajímalo, jak vlastně fungujeme, a neměl jsem problém pitvat v hodině žáby a myši. Doma jsem rozpitval i želvu, která zemřela zřejmě na zápal plic (směje se). Ale k medicíně jsem měl vždy blízko, a to díky svému otci, který byl lékař, a dokonce pneumolog. Proto jsem ji vnímal více než jiné profese. Chtěl jsem být asi spíš internista, ale nemohl jsem si právě moc vybírat. Po kolizi s STB během studia a s ne právě ideálním kádrovým posudkem jsem byl rád, že na plicním ve fakultní nemocnici tehdy lékaře potřebovali. A tak jsme se s pneumologií potkali. Dnes určitě nelituji, pneumologie v podstatě interním oborem je, má vlastní intervenční metody, solidní lůžkový fond akutní i následné péče, pacientské organizace. Dá se říci, že se rozvíjí velmi dobře, až na fakt, že potřebujeme mladé lékaře. To však není problém jen pneumologie.
Že jsem se stal lékařem ani v dnešní technické době nelituji. Medicínu považuji za maximálně smysluplnou činnost a krásné povolání. Při dnešní feminizaci musím přidat: i pro muže. Snažím se přispět k tomu, aby se moderní pneumologie přiblížila co nejvíce studentům medicíny, aby si ji zvolili „za svou“ a aby ji mohli dále rozvíjet.